Sikkerhetsnettene
De ulike lagene i sikkerhetsnettet kan illustreres som sirkler rundt pasienten. Aktørene er plassert utover i lag etter hvor nær pasienten disse står. I modellen vil derfor familien stå nærmest, dernest tjenestene, og ytterst finner vi lagene som regulerer tjenestene, som lovgivning, veiledere og tilsyn. Lagene i sikkerhetsnettet utgjør strukturene og tjenestene som skal fange opp og hjelpe barn og unge som har det vanskelig
Rapporten peker på ulike forhold på kommunalt og statlig nivå som kan utgjøre en risiko for at barn og unge ikke fanges opp og får nødvendig helsehjelp. Rapporten beskriver videre ulike forhold ved lagene i sikkerhetsnettet og hvordan de ulike aktørenes situasjonsforståelse kan påvirke den samlede hjelpen. Vi begynner med Jonas og familiens første møte med hjelpeapparatet.
Her kan du lese om Jonas sitt møte med de ulike aktørene, om aktørene som sikkerhetsnett og risikoer Ukom har avdekket ved hver av de ulike sikkerhetsnettene.
Jonas
En ungdom som trenger hjelp.
Vi vil aldri få vite hvordan Jonas hadde det, og hvordan han opplevde hjelpeapparatet. Foreldrenes fortelling kan gi oss et innblikk i hva Jonas opplevde, og hva han og familien mottok av tilbud. Jonas ga uttrykk for at han helst ikke ville skille seg ut. Han hadde lyst til å bli ingeniør.
Jonas fikk én samtale med kommunepsykolog og fem–seks samtaler med en ungdomskontakt. I tillegg ble helsesykepleier koblet på fordi Jonas var uoppmerksom og virket sliten. Helsesykepleier opplevde at det var vanskelig å få i stand møter med Jonas. I tiende klasse varslet skolen barnevernet på grunn av høyt skolefravær.
På videregående skole tok Jonas selv kontakt med fastlegen for å få attestert skolefraværet. Han falt gradvis ut av skolen. Mor uttrykte i intervju:
«Da han begynte på videregående, hadde han faglig store mangler som følge av høyt fravær på ungdomsskolen. Allikevel opplevde vi at gutten vår var stolt over å skulle starte der, at han gledet seg og var motivert til å gå på videregående. Det gikk bra i starten av første skoleår. Men, etter hvert skulle det leveres og de hadde prøver. Det ble vanskelig for han, og uten noe diagnose fikk han ikke noe ekstra hjelp. Vi hadde ønsket at det var noen der som så gutten vår, og kunne gitt han den oppfølgingen han behøvde".
Jonas ble eksponert for mange fagpersoner og kartlegginger i løpet av skoleårene. Problemene bare vokste. Det siste som ble prøvd, var en henvisning til BUP, men BUP vurderte at Jonas ikke hadde rett til helsehjelp i spesialisthelsetjenesten.

Det kan, selv for spesialister, være vanskelig å skille symptomer på en alvorlig tilstand fra mer normale svingninger, som er vanlig i tenårene, med utgangspunkt i en henvisning. Avslaget fra BUP bygget på en vurdering av henvisningen alene, og spesialisthelsetjenesten hadde ingen direkte dialog med Jonas, foreldrene eller fastlegen hans.
Det kan være vanskelig å beskrive et eksakt symptombilde hos barn og unge som blir utredet for psykiske problemer. Jonas kom til fastlegen med somatiske plager. Det var vanskelig, både for foreldrene og fastlegen, å få tak på hva som egentlig plaget ham. Fastlegen ble bekymret for at plagene kunne være uttrykk for en psykisk lidelse. Ungdom kan selv ha vanskelig for å identifisere og sette ord på psykiske plager og symptomer. Med alderen øker evnen til å beskrive egne plager og bekymringer.
Ofte sitter det også langt inne for en ungdom å ta imot hjelp eller vise overfor andre at man trenger hjelp. Selv unge med betydelige utfordringer kan framstå som uinteressert i hjelp, og mange kan vise motstand mot å gå inn i samtalebasert behandling. Det å sette ord på følelser kan fortone seg som uvant eller skremmende. Hos ungdom kan motstand mot å gå inn i en behandlingsrelasjon lett bli feiltolket som manglende motivasjon eller manglende ønske om helsehjelp, og kanskje også som et tegn på at tilstanden ikke er alvorlig. Dette gjør det ekstra krevende å utrede og behandle ungdom.
Organisering av tilbudet er ikke tilpasset ungdommen
I Barneombudets rapport «Jeg skulle hatt BUP i en koffert» (4) fastslås det at tjenestene i dag ikke i tilstrekkelig grad klarer å tilpasse hjelpen til det enkeltes barns livssituasjon og behov. Dette illustreres tydelig i Jonas’ historie. Hjelpen var ikke tilpasset ham, og foreldrene sier at de skulle ønske at det var én som så hva han trengte. Tillit og en god relasjon er en forutsetning, og hjelpen må være tilgjengelig når det passer den unge.
Det er faglig enighet om at tidlig innsats er viktig (5). Spesialisthelsetjenester for barn og unge er i prinsippet organisert på samme måte som for voksne, med henvisning, vurdering, fristfastsettelse, ventetid og inntak. I kommunene er det bygget opp et eget psykisk helsetilbud for voksne, mens den psykiske helsehjelpen til barn ivaretas av mange ulike aktører. Hjelpen og organiseringen av tilbudene er ikke alltid tilstrekkelig tilpasset de unges virkelighet. Jonas likte ikke alle møtene, og organiseringen med kartlegginger, samtaler og mange aktører var vanskelig for ham.
Ventetidsgaranti for behandling i spesialisthelsetjenesten
I spesialisthelsetjenesten gis det ventetidsgaranti.
Ventetid kan være vanskelig å håndtere for en ungdom som har hatt det vanskelig i lengre tid. Professor i sosiologi Kari Dyregrov skriver at vi mister sjansen til å hjelpe mange av de unge fordi helsevesenet ikke er tilpasset deres behov (6).
I et pasientsikkerhetsperspektiv kan ventetiden i seg selv utgjøre en risiko for at barn og unge som trenger helsehjelp, ikke fanges opp.
Vi mangler kunnskap om hvordan Jonas opplevde de to avslagene på henvisning til BUP, og hvordan han opplevde at ingen instans tok ansvar for videre oppfølging. Vi har ikke grunnlag for å knytte selvmordet til avslagene. Det vi kan anta, er at en sårbar ungdom kan oppleve avslag på hjelp som en avvisning. Opplevelse av avvisning kan forsterke symptomtrykket ved psykisk lidelse. Vi har fått høre fra både brukere av tjenestene og ansatte i helsetjenesten at avslag på helsehjelp kan gjøre vondt.
Det utgjør en pasientsikkerhetsrisiko når barn og unge blir en kasteball mellom aktørene. Både tjenestetilbudet og ansvaret er uoversiktlig. Et tjenestetilbud der det sendes ulike former for henvisninger fra én aktør til en annen med ungdommen som formidler vil øke belastningen for ungdommen. Også selve avslaget fra spesialisthelsetjenesten kan i en slik sammenheng ses på som en pasientsikkerhetsrisiko.
Ønske om hjelp
En henvisning fra en fastlege til BUP er ofte resultatet av en langvarig prosess og en omfattende dialog med ungdommen selv, familien og gjerne også andre kommunale hjelpeinstanser.
Et viktig grunnlag for henvisningen er ungdommens egen motivasjon for å motta hjelp. Motivasjonen til unge som har det vanskelig, kan variere over tid. Ungdommens erfaringer med hjelpeapparatet kan påvirke tilliten til at det er hjelp å få. Det kan være vanskelig å holde på motivasjonen.

Familien
«Vi prøvde å få ham i vei til skolen hver eneste morgen.»
Foreldrene var fortvilte når Jonas ikke fikk den hjelpen de mente han trengte på skolen, og syntes han måtte forholde seg til mange instanser.
«Oppsummert har det vært masse møter og ingen tiltak rettet mot opplæringssituasjonen til sønnen vår.»
Bekymret for sønnen
Moren nevnte for fastlegen at hun var bekymret for Jonas og at hun følte han ikke fikk den hjelpen han trengte. De var enige om å henvise til BUP.
Foreldrene var uforberedt på og skuffet over avslagene. De trodde han kom til å få hjelp i BUP.
«Å kalle inn noen til en samtale kan ikke koste så mye.»
Foreldrene opplevde en gutt som strevde med skolearbeidet. Jonas mestret aktiviteter på mange andre områder, han var sosial og hadde mye kontakt med sine venner. Foreldrene ønsket at han skulle få hjelp til det som plaget han på skolen. Og en fremdriftsplan for hvordan dette kunne jobbes med.
Foreldre er det nærmeste laget i sikkerhetsnettet rundt en ungdom som har det vanskelig. De kjenner ungdommen og kan observere endringer og nyanser som andre ikke ser. Foreldrene til Jonas utøvde rollen som formidlere av sønnens behov, både overfor skolen og overfor fastlegen, som fungerer som portvakt inn mot psykisk helsehjelp for barn og unge. Selv om foreldre utøver en viktig beskyttende rolle, er dette ofte ikke nok. Andre lag i sikkerhetsnettet må fungere i et samspill dersom man skal sikre ungdommen hjelp.
Skolen
Skolens rolle
Barn og unge tilbringer en stor del av tiden sin på skolen, og skolen er en viktig del av sikkerhetsnettet som skal fange opp elever som har det vanskelig.
Jonas strevde allerede i barneskolealder med å sette sammen bokstaver, og han blandet ord når han leste på skolen. Vi vet at han ble testet på barneskolen, men vi har ikke gått nærmere inn i hvilke tiltak som ble iverksatt. I samråd med foreldrene kontaktet skolen PP-tjenesten. I henvisningen til PP-tjenesten står det at skolen ikke har lærerdekning eller assistentressurser til å dekke hans behov. Jonas vil delta sammen med ressursene som allerede er i klassen, i mindre grupper og med mer oppfølging når det er flere voksne i klassen.

Skoleproblemene eskalerer
Til tross for at PP-tjenesten ble involvert, eskalerte skoleproblemene opp gjennom årene. Foreldrene opplevde at Jonas i stadig større grad ble hengende etter. Etter hvert lot han være å gå på skolen og fikk et stort fravær. Skolen sendte også bekymringsmelding til barnevernet knyttet til det store skolefraværet. Helsesykepleier ble kontaktet av skolen. Det ser ut som om målet med innsatsen fra hjelpeinstansene var å få Jonas på skolen.
Ukoms mandat er begrenset til å undersøke alvorlige hendelser og andre alvorlige forhold i helse- og omsorgstjenesten. Vi har ikke mandat til å gå inn i skolens oppfølging av Jonas.
Mange prøvde, men ingen greide å avdekke hvor alvorlige symptomer Jonas slet med. Foreldrene fortalte oss at «varsellampene lyste så tidlig», og de opplevde at han ikke fikk nok hjelp på skolen.
Barn med lærevansker
Utredninger og tilsynsrapporter vi har sett på i undersøkelsen, peker på at kommunene ikke alltid sikrer at det er lagt til rette for systematisk samhandling rundt barn og unge som har det vanskelig. Det er en stor risiko for at barn med lærevansker etter hvert får helseproblemer.
Jonas kom ikke inn på særskilt grunnlag på den videregående skolen han primært ønsket å gå på, heller ikke på andrevalget. Han hadde satt opp studiespesialisering på tredje plass, og ved hjelp av skoleledelsen på ungdomsskolen fikk han plass.
Det utgjør en risiko for barn og ungdom når det kommunale tjenesteapparatet, skolen inkludert, ikke klarer å gi tilstrekkelig og helhetlig hjelp.
Mor fortalte at før jul i andre år på videregående ble Jonas tatt inn til et møte med rådgiver og kontaktlærer. Skolefraværet hadde økt, og han fikk klar beskjed om at han ikke hadde noe sjanse til å klare å fullføre. Han var alene i møtet, og var etterpå veldig lei seg. Jonas var helt alene da han fikk denne brutale beskjeden. Foreldrene skulle ønske at de var sammen med Jonas i dette møtet.
En viktig årsak til frafall i videregående skole er manglende leseferdigheter (8). Tall fra Statistisk sentralbyrå viser at 78,1 prosent av elever og lærlinger fullfører videregående opplæring i løpet av fem eller seks år (9). Det ser ut til å være en sammenheng mellom lærevansker og skolefravær og psykisk helse, men det er forsket relativt lite på dette (10).
Pedagogisk psykologisk tjeneste - PPT
PP-tjenesten skal blant annet hjelpe skolen med å legge til rette for elever med særskilte behov og utarbeide sakkyndig vurdering når dette trengs (7).
Moren til Jonas var oppgitt over at tiden i skolen ble brukt til utredning og rapporter, uten at hun opplevde at det skjedde noe i klasserommet. Ikke før Jonas var 12 år ble den første PPT-utredningen ferdigstilt. Denne viste at leseutviklingen ikke var tilfredsstillende, men at det var ikke grunnlag for å stille en dysleksidiagnose. PP-tjenesten kom med ulike tiltak skolen skulle følge opp. Hvorvidt tiltakene ble fulgt opp, har Ukom ikke gått inn i (i).
PP-tjenesten var involvert i flere omganger, også sammen med andre kommunale instanser. I løpet av skoleårene til Jonas skjedde det et stadig skifte av saksbehandlere. Til sammen hadde han fem saksbehandlere i PP-tjenesten.
Jonas fikk diagnose dysleksi
PP-tjenesten gjennomførte to sakkyndige utredninger av Jonas, siste gang da han gikk på videregående skole. Her ble det påvist at Jonas hadde dysleksi, og den videregående skolen skulle tilrettelegge for ham med utgangspunkt i dette. PP-tjenesten hadde ikke kontakt med Jonas eller skolen etter den siste vurderingen.
Det er svært viktig å stille dysleksidiagnose tidlig i skoleløpet og følge opp skoleutfordringer med tiltak tidlig nok for å sikre at eleven ikke blir hengende etter. Ettersom det ligger utenfor Ukoms mandat, har vi ikke undersøkt mulige årsaker til at PP-tjenesten først stilte dysleksidiagnosen da Jonas gikk på videregående skole. Vi kan likevel slå fast at PP-tjenesten som sikkerhetsnett ikke var tilstrekkelig til å hjelpe Jonas med å henge med på skolen.
Målsetninger og tiltak
Helt siden barneskolen opplevde Jonas at han ikke mestret skolearbeidet uten at tilstrekkelig tilrettelegging eller tiltak ble iverksatt. Da diagnosen ble stilt i videregående skole, hang Jonas så langt etter at han i liten grad kunne følge med på undervisningen. Manglende mestring på skolen kan disponere for utvikling av psykisk lidelse hos sårbare unge (12).
Det utgjør en risiko for barn og ungdom når PPT-utredninger ikke følges opp med konkrete målsettinger og tiltak.
Fastlegen
Fastlegen spiller en viktig rolle i utredningen og behandlingen av barn og unge og er den som henviser videre til spesialisthjelp når det er behov for det. Fastlegen har en viktig rolle i sikkerhetsnettet rundt ungdom som strever.
Fastlegen er en del av kommunehelsetjenesten, hjemlet i helse- og omsorgstjenesteloven § 3-2 (13).
Fastlegen til Jonas kjente både Jonas og familien godt. I videregående skole gikk Jonas hyppig til fastlegen for å få gyldige fraværsmeldinger. Fastlegen ble etter hvert bekymret for Jonas, uten å kunne sette eksakt ord på hva det var gutten slet med.
Fastlegen har en sentral rolle
Ved lettere psykiske plager kan fastlegen, gjerne sammen med helsesykepleier og andre kommunale ressurser, ha en sentral rolle i et støttende behandlingsteam. Selv om fastlegen ikke mottok informasjon om Jonas, verken fra PP-tjenesten eller helsesykepleier, fikk han gjennom mor kjennskap til at disse hjelpeinstansene hadde vært involvert.
Flere steder i lovgivningen er det gitt bestemmelser om samarbeid på systemnivå, for eksempel i forskrift om helsestasjons- og skolehelsetjenesten § 2-1 tredje ledd (15) . Bestemmelsen presiserer at helsestasjons- og skolehelsetjenesten skal ha rutiner for samarbeid med blant annet fastlege.
I tillegg er det en bestemmelse i fastlegeforskriften § 8 som pålegger kommunene et ansvar for å tilrettelegge for samarbeid mellom fastlegen og andre tjenesteytere samt å sikre en hensiktsmessig og god integrering av fastlegeordningen i kommunens øvrige helse- og omsorgstjenestetilbud.
Det utgjør en risiko for barn og ungdom når fastlegen ikke er integrert i kommunens øvrige helse- og omsorgstjenestetilbud.
Fastlegen som portvakt
Fastlegen er den som tar stilling til om en pasient trenger behandling i spesialisthelsetjenesten, og som skal henvise til utredning og eventuelt behandling i spesialisthelsetjenesten når helsehjelp hos fastlegen og i kommunen ikke er tilstrekkelig.

Fastlegen sendte en henvisning til BUP da han ikke fant ut av hva som var årsaken til Jonas sine plager. Han mente det var behov for en diagnostisk utredning.
Det utgjør en risiko for barn og ungdom når BUP avslår en henvisning fra fastlegen uten at den unge er sikret videre helsehjelp.
Fastlegens portvaktrolle ble overprøvd to ganger av spesialisthelsetjenesten. Jonas mottok ikke helsehjelp etter dette.
Helsesykepleier
Helsesykepleier er viktig for det helsefremmende og forebyggende arbeidet. Dette er en nøkkelfunksjon i arbeidet med å identifisere og følge opp unge med psykososiale utfordringer.
Helsesykepleier på ungdomsskolen ble kontaktet på grunn av det økende skolefraværet. Helsesykepleier var én av flere instanser som fikk i oppgave å samtale med Jonas for å motivere ham til å gå på skolen. Det kan være vanskelig for skolehelsetjenesten å nå fram til ungdommer, særlig gutter. Ungdom kan oppleve samtaleoppfølging som slitsomt og unyttig. Et vellykket resultat krever at man kommer i posisjon og oppnår tillit. For at samtaler skal være et beskyttende tiltak, må ressursinnsatsen være tilstrekkelig. Det kan ta tid å etablere en relasjon preget av tillit.
Jonas var sjelden på skolen de dagene helsesykepleier var der. Hun jobbet lite sammen med andre tjenester om felles mål og tiltak. Kontinuiteten i kontakten ble brutt ved fravær hos henne, og tjenesten var noe løsrevet fra både familien og øvrige kommunale aktører. Den begrensede tilgjengeligheten gjorde at det kom lite ut av innsatsen. Helsesykepleier
Det utgjør en risiko for barn og ungdom
- når helsesykepleier følger opp ungdom uten at det er satt konkrete mål for innsatsen
- når det ikke er etablert tilstrekkelige samhandlingsrutiner
- når det er uklart hvem som skal følge opp når helsesykepleier er fraværende, og når den unge skifter skole
Barneombudet gjennomførte i 2018 en undersøkelse om tilbudet i skolehelsetjenesten som viste at kun 40 prosent har en helsesykepleier på skolen som de kan stikke innom ved behov (16). Mangelen på helsesykepleiere er stor, noe som gjør denne tjenesten dårlig rustet til å utføre det lovpålagte arbeidet med å følge opp elever.
Det utgjør en risiko for barn og ungdom når helsesykepleier har for liten kapasitet.
Regjeringen har nylig hatt på høring en endring i forskrift om helsestasjons- og skolehelsetjenesten. Forslaget går ut på at tjenesten også skal kunne gi nødvendig behandling og oppfølging for lettere psykiske og somatiske tilstander. Selv om forslaget skulle gå gjennom, kan denne oppgaven bli krevende for en tjeneste som allerede er underdimensjonert. Behandling av psykisk sykdom, selv lettere lidelser, krever spesialkompetanse opparbeidet gjennom tilpasset utdanning og kontinuerlig erfaringsbasert veiledning i et behandlingsmiljø.
Det utgjør en risiko for barn og ungdom når det forventes at helsesykepleiertjenesten skal være et lavterskeltilbud, og den er underdimensjonert.
Det vil oppstå en ny pasientsikkerhetsrisiko dersom en allerede marginal helsefremmende tjeneste i tillegg skal pålegges et behandlingsansvar.
Regjeringen er opptatt av å styrke det kommunale helsetilbudet til barn og unge og framhever at helsesykepleiertjenesten er en viktig aktør. Helsesykepleiertjenesten framstår allerede som underdimensjonert og sårbar med store utfordringer knyttet til kapasitet, tilgjengelighet og kontinuitet.
Familiens hus
I kommunene er det ulike tilbud som skal fange opp og hjelpe ungdom. Jonas bodde i en kommune som hadde Familiens hus. Familiens hus skal ivareta den psykiske og fysiske helsen til gravide, barn og ungdom (17). Familiens hus er et helsefremmende og forebyggende tiltak som Helse- og omsorgsdepartementet anbefaler norske kommuner å ha.
Da Jonas gikk i tiende klasse, ble både hjem og skole stadig mer bekymret for ham fordi skolefraværet var så høyt. Et tverrfaglig team fra Familiens hus ble satt inn. Teamet bestod i dette tilfellet av en kommunepsykolog og en ungdomskontakt
Ungdomskontakten fikk i oppdrag å få Jonas på skolen og å være en samtalepartner for ham. Ungdomskontakten traff Jonas flere ganger og syntes at hun fikk en viss kontakt med ham. Arbeidet tok slutt da Jonas begynte på videregående skole ettersom ungdomskontakten var tilknyttet ungdomsskolen.
Familiens hus er et tiltak som skal fremme tverrfaglighet og samarbeid. Tilbudet organiseres og ledes på ulike måter i kommunene, og de samarbeider gjerne med andre instanser, som fastlege, andre kommunale tilbud og også BUP. I veilederen «Psykisk helsearbeid for barn og unge i kommunene» framheves modellen som et velegnet lavterskeltilbud som kan sikre rask og helhetlig hjelp til barn og unge (18).
Fastlegen til Jonas ble ikke orientert om arbeidet i regi av Familiens hus, og BUP kjente heller ikke til hvordan Familiens hus hadde vært involvert.
Det utgjør en risiko for barn og ungdom når ulike tverrfaglige tilbud i kommunen ikke samhandler om mål og tiltak, og når det ikke er klart om noen har et koordinerende ansvar. Risikoen øker når enkelttjenester ikke er kjent med hverandre og nødvendige opplysninger ikke utveksles.
Barnevernstjenesten
Barnevernstjenesten skal sikre at barn og unge som lever under forhold som kan skade deres helse og utvikling, får nødvendig hjelp, omsorg og beskyttelse til rett tid (19). Barnevernet er på denne måten en del av sikkerhetsnettet.
Når det gjaldt Jonas, var det høye og udokumenterte skolefraværet årsaken til at skolen i tiende klasse sendte bekymringsmelding til barnevernet. Heller ikke barnevernet gikk videre med å utrede mulige årsaker til det høye skolefraværet. Ifølge foreldrene var barnevernets inntreden en ekstra byrde for Jonas. Barnevernstjenesten har en selvstendig henvisningsrett til BUP. Denne ble ikke benyttet i Jonas sitt tilfelle.
Høyt skolefravær førte til bekymringsmelding
Når det gjaldt Jonas, var det høye og udokumenterte skolefraværet årsaken til at skolen i tiende klasse sendte bekymringsmelding til barnevernet. Heller ikke barnevernet gikk videre med å utrede mulige årsaker til det høye skolefraværet. Ifølge foreldrene var barnevernets inntreden en ekstra byrde for Jonas. Barnevernstjenesten har en selvstendig henvisningsrett til BUP. Denne ble ikke benyttet i Jonas sitt tilfelle.
Spesialisthelsetjenesten - BUP
BUP er et spesialisthelsetjenestetilbud innenfor psykisk helsevern for barn og unge og tilbyr utredning, diagnostisering og behandling av psykiske symptomer og tilstander. BUPs hovedoppgaver er å hjelpe barn og unge fra 0 til 18 år og deres familier med utredning, behandling, rådgivning og tilrettelegging. BUP har dermed en viktig rolle i sikkerhetsnettet som skal fange opp og gi rett hjelp til unge med psykisk sykdom.
BUP er en annenlinjetjeneste som skal bistå med helsehjelp som ikke kan tilbys i de kommunale helsetjenestene, inkludert fastlegetjenesten. En ungdom som har det vanskelig og får en vurdering i BUP, har ofte vært gjennom et langt forløp i kommunen før BUP blir kontaktet.
Avslag i BUP - store forskjeller i Norge
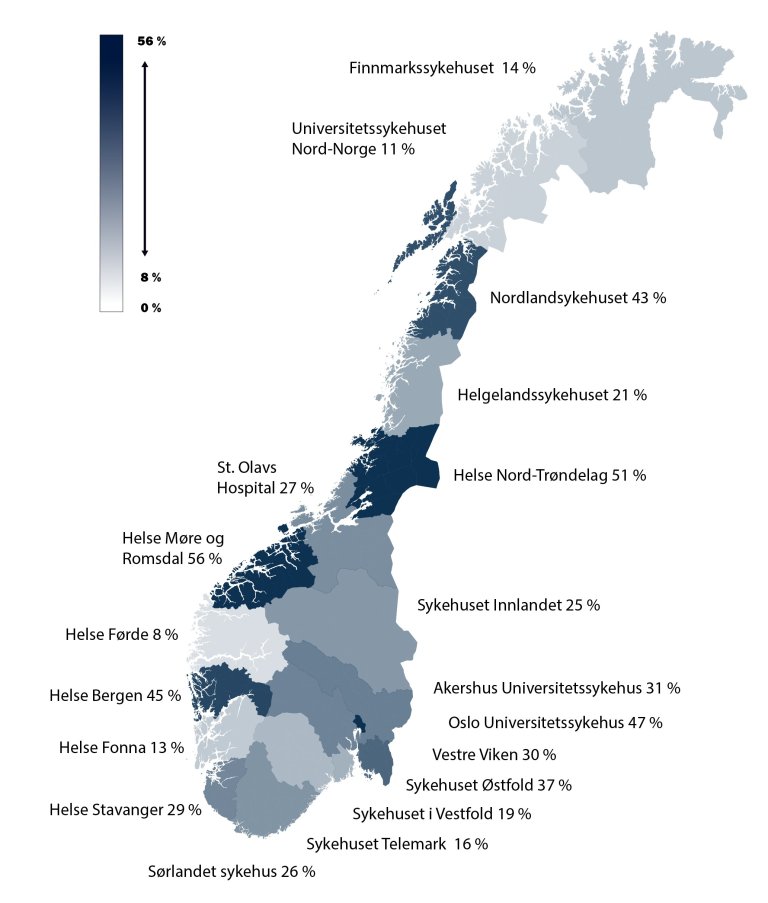
Det er stor variasjon mellom helseforetakene i hvor stor andel av de henviste som får rett til helsehjelp i BUP. Noe av variasjonen kan være et uttrykk for en kombinasjon av faglig variasjon og innslag av ulik registreringspraksis. Antall avviste nyhenvisninger varierte i 2019 mellom 8 og 56 prosent på helseforetaksnivå. At det er så stor variasjon i avslag, kan være en risiko for pasientsikkerheten.
Hvor mange får hjelp i BUP?
Aktivitetsdata fra helsetjenesten kan gi oss et innblikk i omfanget av helsehjelp innenfor ulike fagområder. Vi har sett på tall fra Norsk pasientregister, som blant annet viser antall nye henvisninger til og antall avviste henvisninger fra BUP. Disse tallene er i liten grad sammenstilt og brukt tidligere, og det kan derfor være noe usikkerhet rundt kvaliteten på tallgrunnlaget. Alle avviste henvisninger meldes månedlig tilbake fra Norsk pasientregister til rapporterende enheter, helt ned på pasientnivå, slik at omfanget kan kontrolleres. Andelen avviste er likevel så høy at vi tar forbehold om at det kan være forskjeller i registreringspraksis som vi ikke har klart å finne årsaken til.
Mange av tjenestene til barn og unge blir gitt i kommunehelsetjenesten, men foreløpig finnes det ikke noe tallgrunnlag som kan gi et godt og samlet bilde av disse tjenestene. Vi vet ikke hvorvidt en høy avslagsprosent i et helseforetak blir kompensert gjennom et tilsvarende økt kommunalt tilbud i opptaksområdet.
Tallene fra Norsk pasientregister viser at det i 2019 ble sendt 26 469 nyhenvisninger til psykisk helsevern for barn og unge, og at over 56 000 barn og unge fikk behandling i 2019 (20). Antall barn og unge som fikk behandling, tilsvarer 5 prosent av befolkningen under 18 år. Det er likevel variasjoner innad i regionene og mellom regionene, og andelen varierer fra 4 prosent i Vestre Viken og Oslo til 7 prosent i Helse Førde-området og Helgeland.
Variasjon i BUP, som en deltjeneste innenfor psykisk helsevern for barn og unge, trenger ikke nødvendigvis si noe om den samlede kvaliteten i tjenestetilbudet. Men geografisk variasjon i forbruket av helsetjenester kan være uttrykk for et kvalitetsproblem hvis det ikke finnes faglige forklaringer på variasjonen.
Nasjonale utviklingstrekk i spesialisthelsetjenesten - BUP
Helsedirektoratet legger fram analyser av og styringsdata på utviklingen og variasjonen i spesialisthelsetjenesten. Den siste rapporten som gjelder tjenester i psykisk helsevern, ble utgitt i september 2020 (21). De fleste pasientene i BUP behandles poliklinisk.
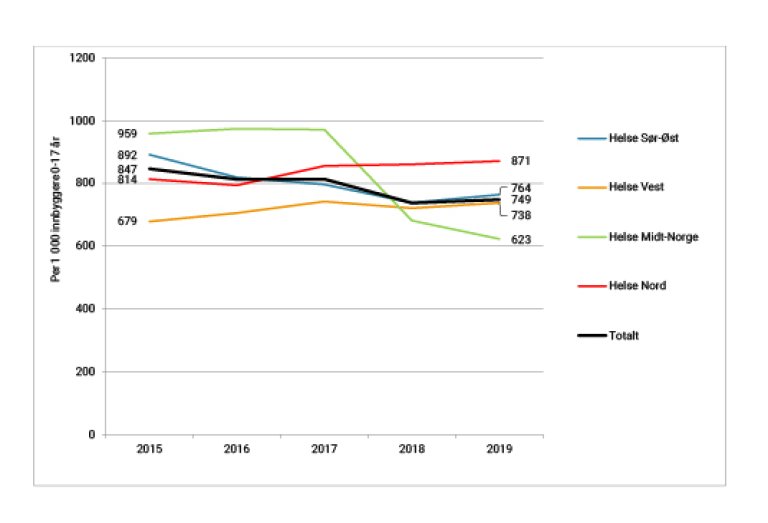
I den siste tjueårsperioden har det vært en vekst i omfanget av behandlede pasienter i det psykiske helsevernet for barn og unge. Som følge av den nasjonale opptrappingsplanen for psykisk helse for perioden 1998–2008 (3) økte andelen av barne- og ungdomsbefolkningen som var i kontakt med tjenesten, fra om lag 2 til nær 5 prosent. Denne veksten kom primært i poliklinisk virksomhet. Etter opptrappingsperioden har aktiviteten flatet ut. Antall polikliniske kontakter gikk ned fra 2015 til 2019.
Dersom vi ser nærmere på utviklingen i de regionale helseforetakene, bekrefter dette at det ikke har vært flere polikliniske kontakter per innbygger de siste årene. Omfanget av registrerte polikliniske kontakter avtok med 12 prosent fra 2015 til 2019:
Avslag i BUP - store forskjeller i Norge
Tallene viser at det er variasjoner mellom helseregionene, også innenfor en kort periode. Dette kan være reelle variasjoner, men kan også skyldes utfordringer knyttet til datakvalitet.
Helse Midt-Norge RHF har størst variasjon fra år til år. Aktivitetsutviklingen i Helse Midt-Norge er delvis knyttet til bytte av rapporteringssystem. Den reelle utviklingen vet vi lite om.
Generelt er tallene på avslag jevnt høye fra år til år. Avslagene varierer mellom helseforetakene, fra 8 til 56 prosent, som vist i norgeskartet nedenfor. Vi må ta forbehold om at variasjonen trolig ikke bare er uttrykk for faglig variasjon, men at det også er innslag av ulik registreringspraksis.
Hvorvidt forskjellene i avslagsprosent skyldes ulik henvisningspraksis, har vi ikke hatt mulighet til å gå inn i. Forskjellene i avslagsrater er imidlertid så store at de vanskelig kan forklares med ulike henvisningsrater.
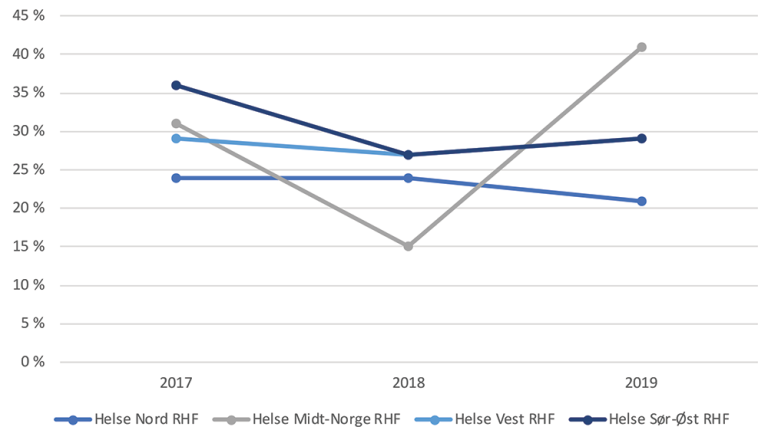
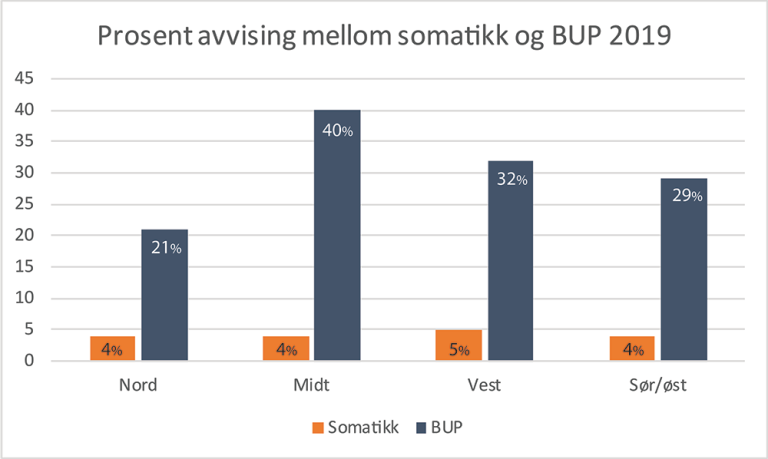
Forskjeller i avslag mellom somatikk og BUP
Samlet for hele landet i 2019 ble i gjennomsnitt 29 prosent av henvisningene til BUP avvist.
Sammenlignet med tall fra somatikken for barn (0–17 år) er avslagsprosenten i BUP stor. Norsk pasientregisters tall for avslag i somatikken fordeler seg for 2019 stabilt mellom helseregionene, hvor mellom 3 og 7 prosent fikk avslag. Tall fra BUP i samme periode viser at andelen som fikk avslag, varierte mellom 21 og 41 prosent mellom de ulike helseregionene.
En stor del av dem som blir henvist til BUP, får avslag på henvisningen. I somatikken er det svært sjelden at barn og unge får avslag.
Den store variasjonen i avslagsprosent til BUP tyder på at henvisninger ikke vurderes likt over hele landet, og dette utgjør en risiko for at barn og unge ikke får nødvendig helsehjelp.
Variasjonen viser seg ikke bare i geografiske forskjeller. Vi ser at det heller ikke er lik tilgjengelighet til spesialisthelsetjenesten på tvers av fagområder. Tallene viser at det er langt vanskeligere for unge å få rett til helsehjelp i BUP, enn å få somatisk helsehjelp i spesialisthelsetjenesten.
Avslag på pakkeforløp
Også når det gjelder pakkeforløp for psykisk helse og rus, er det stor variasjon mellom regionene. I rapporten «Pakkeforløp psykisk helse og rus» (22) viser Helsedirektoratet at 19 prosent av dem som ble henvist til pakkeforløp innenfor psykisk helsevern for barn og unge i første tertial 2020, ble vurdert til ikke å ha rett til helsehjelp i spesialisthelsetjenesten. Det er variasjon mellom regionene – fra 7 prosent i Helse Nord til 26 prosent i Helse Midt-Norge.
Henvisning
En henvisning til spesialisthelsetjenesten er primærhelsetjenestens verktøy for å formidle at det er behov for en spesialistvurdering for at en pasient skal komme videre i behandlingen.
Den første vurderingen av en slik henvisning bygger i stor grad på henvisningens skriftlige innhold og dermed på presisjonsnivået i beskrivelsen av pasientens symptombilde. Hos barn og unge som sliter med psykiske utfordringer, kan det være vanskelig å identifisere symptomene som gir rett til helsehjelp. Det kan være krevende for henviser å skrive en henvising som fanger alt. Ofte kan nettopp en uavklart tilstand være grunnen til at pasienten blir henvist. Når spesialisthelsetjenesten vurderer henvisningen, blir det lagt vekt på prognostiske tegn, det vil si faktorer som kan si noe om tilstanden og behovet for helsehjelp, og spesialistene benytter da prioriteringsveilederen for psykisk helsevern for barn og unge (23).
Spesialistvurdering av uavklart tilstand
Fastlegen henviste Jonas til BUP fordi han mente det var nødvendig med en spesialistvurdering av en uavklart tilstand. Barn og unge greier ikke alltid selv å sette ord på plagene, og det kan derfor være vanskelig for fastlegen å skrive en dekkende henvising. En pasient skal imidlertid ikke miste retten til helsehjelp selv om en henvisning er mangelfull.
Henviser kan berike henvisningen gjennom å innhente tilleggsopplysninger fra andre kommunale tjenester. Av og til får BUP en medhenvisning som blir lagt ved fastlegens henvisning. Medhenvisning kan skrives av for eksempel helsesykepleier eller PP-tjenesten for å bidra til at BUP får et bedre bilde av hva som er pasientens utfordringer, og hva som allerede er gjort i den kommunale helsetjenesten.
Det er også utarbeidet en egen skjemamal som kan brukes ved henvisning av barn og unge til psykisk helsevern i spesialisthelsetjenesten. Skjemaet kan lastes ned digitalt og fylles ut. Vi har ikke vurdert bruken av dette skjemaet.
Samhandling om henvisning
Det er utarbeidet ulike verktøy og rutiner for å sikre at pasienter skal få nødvending helsehjelp.
Det er klare forventninger til den som henviser til spesialisthelsetjenesten. Spesialisthelsetjenesten kan likevel ikke avvise en henvisning på grunnlag av mangelfull informasjon. I veilederen står det blant annet: «Kravet til faglig forsvarlig virksomhet kan tilsi at den som vurderer henvisningen bør ta kontakt med pasient eller henviser for tilleggsopplysninger.»
Da Jonas ble henvist til BUP, var det ikke etablert lokale samhandlingsrutiner rundt henvisninger. Elektronisk meldingsutveksling var ikke innført lokalt på tidspunktet da henvisningen ble vurdert. Slik meldingsutveksling kan forenkle samhandlingen. Fastlegen opplyser at han sjelden har fått spørsmål om henvisninger han har skrevet. Enten blir det gitt avslag, eller så blir pasienten tatt inn.
Fastlegen: «Jeg har kanskje blitt oppringt én gang. Min virkelighet og deres er forskjellig. De er et team, mens jeg sitter alene og skal gjøre en vurdering. Det er ikke alltid jeg er sikker på at det dreier seg om psykisk sykdom.»
Psykologspesialisten i BUP uttrykker at han i dag sannsynligvis ville brukt den elektroniske meldingsutvekslingen med fastlegen for å hente ut mer informasjon. Dersom BUP hadde visst mer om det som allerede var prøvd av tiltak, ville det trolig påvirket vurderingen.
I avslagsbrevet fra BUP stod det at det i henvisningen ikke kom fram opplysninger om eventuelle tiltak som var iverksatt i kommunen. BUP etterspurte heller ikke slike opplysninger.
Ulik forståelse av behov
Pasienter, fastleger og spesialister i distriktspsykiatriske sentre har ulik forståelse av hva som er premissene for at en pasient bør få helsehjelp av et distriktspsykiatrisk senter (26). Riksrevisjonen fant at to av tre fastleger mener at fastlegene og sykehuslegene har ulik forståelse for når det er behov for spesialisthelsetjenester innenfor psykisk helsevern (27). Like mange av sykehuslegene som arbeider innenfor psykisk helsevern, mener det samme.
Helsedirektoratet har i 2020 på oppdrag fra Helse- og omsorgsdepartementet beskrevet mulige samarbeidsformer mellom kommunale tjenester og spesialisthelsetjenesten. Dette har vært en del av forberedelsene i arbeidet med å innføre bedre rutiner for å avklare hjelpebehovet til barn og unge. Et sentralt premiss i arbeidet har vært at barn og unge skal få rett hjelp til rett tid på rett sted. Færrest mulig skal oppleve å få avslag, og det skal gis god informasjon om tjenestene. Resultatet av arbeidet er foreløpig ikke publisert.
Også i den nylig publiserte rapporten «Jeg skulle hatt BUP i en koffert» (4) peker Barneombudet på behovet for å avklare ansvarsfordelingen mellom kommunen og spesialisthelsetjenesten. Ifølge Barneombudet er det behov for tydeligere føringer på hvilke tilbud innenfor psykisk helsehjelp som skal være tilgjengelige på kommunalt nivå.
Prioritering og prioriteringsveilederen i BUP
Prioriteringsveilederen (23) skal være et praktisk hjelpemiddel i vurderingen av om en pasient som er henvist, har rett til nødvendig helsehjelp fra spesialisthelsetjenesten. Veilederen skal bidra til likhet i rettighetsvurderingen uavhengig av hvor i landet man bor. Alle som vurderer henvisninger, må ha en felles forståelse av regelverket som regulerer pasientrettighetene. Prioriteringsveilederen er detaljert i beskrivelsen av hvem som har rett til behandling, og hva som skal til for å få hjelp i BUP. Den er et hjelpemiddel som skal sikre god pasientbehandling og rett bruk av ressurser.
Ikke alvorlig nok
De som var involvert i å hjelpe Jonas i hjemkommunen, strevde med å forstå hva som plaget ham. Det går fram av henvisningen at det var en bekymring for depresjon. Fastlegen ba i henvisningen også om nevropsykologisk testing for å «få slått fast en gang for alle hva som foreligger av ev. funksjonsmessige utfordringer». BUP vurderte bare deler av fastlegens henvisninger opp mot prioriteringsveilederen før det ble gitt avslag. Selv om fastlegen beskrev at han ikke klarte å finne ut hva som plaget Jonas, men at han så et klart funksjonsfall, vurderte BUP at han ikke hadde rett til vurdering i spesialisthelsetjenesten.
Begge avslagene ble begrunnet med at de beskrevne vanskene ikke var alvorlige nok til å gi rett til helsehjelp i spesialisthelsetjenesten. BUP la i begrunnelsen vekt på kun ett av symptomene som var nevnt i henvisningen, nemlig skolefravær. Ifølge prioriteringsveilederen gir ikke skolefravær eller skolevegring alene rett til helsehjelp.
Slik veilederen ble brukt her, bidro den til å snevre inn Jonas’ mulighet for å få hjelp ved at tilstedeværelsen av ett symptom ble tillagt ekskluderende vekt. Det betydelige funksjonsfallet hos Jonas ble ikke fanget opp.
Prioriteringsveilederen bidro heller ikke til at det ble gjort en annerledes eller særskilt vurdering av Jonas i BUP etter at fastlegen sendte henvisning nummer to.
Det utgjør en pasientsikkerhetsrisiko når prioriteringsveilederen benyttes slik at enkeltopplysninger i en henvisning får større betydning enn den samlede bekymringen hos henviser. Det utgjør en tilleggsrisiko når henvisning nummer to ikke fanges opp som et forsterket signal på bekymring.
Det utgjør en pasientsikkerhetsrisiko når prioriteringsveilederen ikke legger særskilt vekt på at tilstander som er uavklarte, kan gi rett til helsehjelp.
Ukom vurderer at prioriteringsveilederen i stor grad er bygget rundt symptomer på diagnoser, og at den er mer tilpasset spesialisthelsetjenesten enn pasientens og primærhelsetjenestens behov.
Prinsipp for prioritering
I prioriteringsmeldingen (28) fra Helse- og omsorgsdepartementet ga Stortinget sin tilslutning til at tiltak i helsetjenesten skal vurderes ut fra tre prioriteringskriterier: nyttekriteriet, ressurskriteriet og alvorlighetskriteriet. Når spesialisthelsetjenesten skal vurdere behovet for helsehjelp, skal den altså ta utgangspunkt i disse tre kriteriene:
Nyttekriteriet: Et tiltaks prioritet øker dersom nytten av tiltaket er stor. Nytten av et tiltak vurderes ut fra om kunnskapsbasert praksis tilsier at helsehjelpen kan øke pasientens livslengde og/eller livskvalitet.
Ressurskriteriet: Et tiltaks prioritet øker dersom det ikke legger beslag på store ressurser.
Alvorlighetskriteriet: Et tiltaks prioritet øker dersom det skal behandle en alvorlig tilstand. Både nå-situasjonen, varighet og tap av framtidige leveår har betydning for hvordan graden av alvorlighet vurderes.
Kriteriene skal vurderes samlet. Jo mer alvorlig en tilstand er og jo større nytte et tiltak har, desto høyere ressursbruk kan aksepteres. Prioriteringsforskriften og prioriteringsveilederne skal gjenspeile disse kriteriene.
BUP vurderte ikke tilstanden til Jonas som alvorlig nok til å gi rett til helsehjelp. De andre kriteriene, nytte- og ressurskriteriet, ble ikke løftet fram i selve vurderingen. Gode leveår blir nyttet som mål på nytten eller helsegevinsten av tiltak. Det er krevende å tallfeste effekten av tiltak i psykisk helsevern for barn og unge. Ved å identifisere og imøtekomme et behov tidlig kan man unngå at tilstanden blir verre. Et slikt forebyggende perspektiv gjør prioriteringsvurderinger komplekse, særlig i de individuelle vurderingene.
Bruk av prinsippet om laveste effektive omsorgsnivå tar ofte utgangspunkt i at spesialisthelsetjenestene er mer ressurskrevende enn helsetjenestene i kommunen. Flest mulig skal få tilbud i kommunen fordi helsehjelpen da er nærmere pasienten. Dette blir regnet som kostnadseffektivt, både i et pasientperspektiv og i et ressursperspektiv. Det behøver likevel ikke alltid være slik at kommunene er det laveste effektive omsorgsnivået, særlig ikke dersom kommunen allerede har iverksatt tiltak og ikke har mer kapasitet eller tilstrekkelig kompetanse til å komme videre.
Ressursinnsatsen skal vurderes på bakgrunn av et helhetlig perspektiv på helsetjenesten og ikke utelukkende på bakgrunn av kostnadsbelastningen et tiltak påfører egen virksomhet.
Helseforetakets vurdering var at Jonas skulle få hjelp i kommunen. Slik prioriteringsveilederen er innrettet, vurderes ressursbruken i denne sammenhengen i all hovedsak i et spesialisthelsetjenesteperspektiv. Ressursbruken i kommunen blir ikke tatt med i betraktningen når spesialisthelsetjenesten vurderer en henvisning.
Det utgjør en pasientsikkerhetsrisiko dersom spesialisthelsetjenesten gir avslag på helsehjelp og henviser til oppfølging i kommunen uten å kjenne til om kommunen har kapasitet og kompetanse til slik oppfølging.
Betydningen av tidagersfristen for vurderingen av henvisninger
Spesialisthelsetjenesten, inkludert BUP, har i tråd med pasient- og brukerrettighetsloven (29) en frist på ti dager til å vurdere om pasienten har rett til nødvendig helsehjelp. Til dette arbeidet har tjenesten hjelp i prioriteringsforskriften (30) og prioriteringsveilederen (23).
Psykologspesialisten som vurderte henvisningen, sier blant annet:
«Det som kan være vanskelig i inntaket, er å vite om du har nok informasjon, eller om du trenger mer for å konkludere. Det kan være en reell fare at du må skynde deg for ikke å bryte tidagersfristen. For det kan være tilfeller der fastlegen ikke har fått godt nok fram hva barnet strever med, og der det kan vise seg å være mye mer enn det som har kommet fram.»
Helseforetakene blir målt på om de gir svar innen fristen på ti dager. Tidagersfristen er en kvalitetsindikator og en parameter som styrene i helseforetakene følger med på. Indikatoren rapporteres videre til helsemyndighetene (31). For BUP-ene i Norge blir denne fristen overholdt i stor grad (98,4 prosent). Oppfyllelsen har vært over 93,8 prosent siden 2011.
Statens helsetilsyn gjennomførte i 2013 og 2014 et landsomfattende tilsyn med barne- og ungdomspsykiatriske poliklinikker (32). Her ble det blant annet sett på mottak og vurdering av henvisninger. Et av funnene var at flertallet av henvisningene ble vurdert innen ti virkedager, men det ble avdekket svikt knyttet til håndteringen av mangelfulle henvisninger.
Styringsmål om å overholde frister kan påvirke hvordan henvisninger vurderes.
Tidagersfristen som kvalitetsindikator og behovet for å oppfylle denne kan føre til at BUP ikke bruker tilstrekkelig tid til å innhente utfyllende opplysninger fra henviser. Dette kan utgjøre en risiko for pasientsikkerheten, særlig når det i tillegg ikke sikres at barn og unge får oppfølging i primærhelsetjenesten ved avslag.
Pasientens rettigheter Retten til helsehjelp er et viktig element i sikkerhetsnettet som skal fange opp barn og unge med behov for hjelp. Ukom har sett på forhold ved dagens lovgivning som bidrar til å øke risikoen for at helsehjelp ikke blir gitt.
Pasientens rettigheter
Retten til helsehjelp er et viktig element i sikkerhetsnettet som skal fange opp barn og unge med behov for hjelp. Ukom har sett på forhold ved dagens lovgivning som bidrar til å øke risikoen for at helsehjelp ikke blir gitt.

Plikten til å sørge for nødvendige og forsvarlige helse- og omsorgstjenester
Pliktene som påhviler staten, herunder de regionale helseforetakene og kommunene, skal tilrettelegge for at personer får nødvendig og forsvarlig helsehjelp.
Statens sørge-for-ansvar innebærer krav til lovgivning, organisering og økonomiske bevilgninger. Staten skal ha oversikt over helse- og omsorgstjenesten og sørge for nødvendig kapasitet og nødvendige tjenester. Videre skal den legge til rette slik at de som arbeider i helse- og omsorgstjenesten, kan oppfylle sine plikter, blant annet til å gi forsvarlig helsehjelp. Ansvaret er i dagens regelverk lagt til spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten.
Lovgiver har også i helsepersonelloven (35) gitt helsepersonell ansvar for å gi pasienter nødvendig informasjon, utøve forsvarlig helsehjelp og gi øyeblikkelig hjelp.
Innholdet i retten til nødvendig og forsvarlig helsehjelp
Barn og unge har lovfestet rett til øyeblikkelig, nødvendig og forsvarlig helsehjelp. Retten speiles i de ovennevnte pliktene.
At helsehjelpen er nødvendig, innebærer også et krav om å undersøke en tilstand. Forsvarlighetskravet stiller ikke bare krav til den faglige kvaliteten og omfanget av en behandling, men også til kvaliteten på vurderinger av henvisninger, slik at tjenesten ytes i tide.
Hvilken form for helsehjelp som er forsvarlig i en konkret situasjon, må basere seg på innholdet i den rettslige og medisinske standarden. Den rettslige standarden kommer til uttrykk i flere lovbestemmelser og i praksis. Plikten til samhandling, henvisning og å undersøke pasienten går fram av flere lovbestemmelser. Tilretteleggingsplikten innebærer at BUP må sørge for at vurderingen av henvisningen skjer på en forsvarlig måte.
Det er et grunnleggende prinsipp at begge nivåene i helse- og omsorgstjenesten skal opptre forsvarlig og henvise pasienter videre dersom man mener dette er nødvendig for at pasienten skal få nødvendig og forsvarlig hjelp.
Organiseringen av helsetilbudet bygger på prinsippet om at hjelpen skal gis på lavest mulig omsorgsnivå, nærmest mulig pasienten. Det er betydelig variasjon i de ulike kommunale tjenestetilbudene. Grensen mellom hva som er spesialisthelsetjenesteansvar, og hva som skal tas hånd om av kommunene, er ikke alltid klart og kan variere avhengig av lokale ressurser og tradisjoner.
Jonas falt inn i gråsonen mellom to regelverk
I Jonas sitt tilfelle hadde fastlegen vurdert tilstanden over tid, og han mente at det var nødvendig med hjelp fra spesialisthelsetjenesten. BUP ga avslag og henviste til de kommunale tjenestene uten å foreta en nærmere vurdering av hva kommunen hadde gjort, og i hvilken grad det kommunale apparatet kunne bidra med videre oppfølging.
Det er en risiko for pasientsikkerheten når ansvarsfordelingen mellom kommunehelsetjenesten og spesialisthelsetjenesten er uklar.
At vi har to ulike regelverk som overlapper hverandre når det gjelder pasientens rettigheter, gjør at det kan oppstå gråsoner. Jonas hadde behov for hjelp, men tjenestenivåene hadde ulik oppfatning av hvem som hadde plikt til å yte denne hjelpen.
Det er en risiko for pasientsikkerheten når retten til nødvendig helsehjelp i spesialisthelsetjenesten blir avslått uten at innholdet i og ansvaret for den videre helsehjelpen i kommunen er avklart.
Samhandling
Ifølge barnekonvensjonen (37) har alle barn rett til et godt helsetilbud, og hjelpen skal tilpasses barn. Voksne skal gjøre det som er best for barn. Tjenestene må da innrette seg slik at de faktisk spør hva barn og unge har behov for. Dette krever at tjenestene som skal hjelpe barn, ikke bare er flinke til å samhandle, men de må også ha en felles forståelse – om hva som er behovet, og hva som er god hjelp – som den unge er enig i.
Mange instanser ble satt inn for å hjelpe Jonas i løpet av skoleårene. Han ble henvist rundt i et system som det er vanskelig å få oversikt over.
«Oppsummert har det vært masse møter og ingen tiltak rettet mot opplæringssituasjonen til sønnen vår. De som har vært involvert, har sikkert gjort så godt de har kunnet med de ressursene de har hatt.» - Far til Jonas
Vi har sett nærmere hva som kan bidra til at samhandling blir vanskelig.
Variasjon i organiseringen av kommunale tilbud
Kommunene har plikt til å legge til rette for samarbeid mellom deltjenester, og det stilles flere krav til hvordan dette skal gjøres i helse- og omsorgstjenesten. Samarbeid reguleres blant annet gjennom avtaler med spesialisthelsetjenesten og bruk av individuelle planer. Helselovgivningens plikter begrenser det kommunale selvstyret.
Dette innebærer at kommunene kan organisere tilbud etter behov innenfor de rammene lovverket setter. Kommunalt ansvar og samhandling mellom de ulike instansene løses ulikt fra kommune til kommune. Lovgiver aksepterer at det er variasjon i kommunenes helse- og omsorgstilbud. Regjeringens opptrappingsplan for barn og unges psykiske helse for perioden 2019–2024 viser også til at det varierer hvorvidt kommunene har gode tilbud til barn og unge med psykiske plager og lidelser (3). Barneombudets rapport «Jeg skulle hatt BUP i en koffert» peker også på at tilbudet til barn og unge innenfor psykisk helsevern er svært underdimensjonert, og at mange kommuner i dag ikke er i stand til å gi god psykisk helsehjelp til barn og unge.
Det er utarbeidet veiledere og retningslinjer som skal gi anbefalinger om hvordan tilbudet til særskilte grupper kan utformes slik at det er i tråd med lovgivningen. For eksempel har Helsedirektoratet gitt ut en nasjonal faglig retningslinje som skal hjelpe kommunene med å oppdage utsatte barn og unge tidlig (39). I retningslinjen står det at kommuneledelsen bør sikre at virksomhetene som er involvert i oppfølgingen av barn og unge, samarbeider. Det er lagt opp til at partene skal inngå samarbeidsavtaler om lokalt tilpassede løsninger. Dette medfører løse nasjonale rammer uten tydelige normer for hvordan tilbudet skal organiseres. Lovkravene som stilles til samhandling og individuelle planer, er ikke alltid implementert i kommunene, og det er ikke alltid tilstrekkelig kapasitet i helse- og omsorgstjenesten.
Det utgjør en pasientsikkerhetsrisiko når lovgiver åpner for stor variasjon i tjenestetilbudet, og når ansvarsfordelingen skal avklares gjennom lokale avtaler.
Jonas møtte en tjeneste der flere av aktørene var en del av et interkommunalt samarbeid som omfattet fem kommuner. Interkommunalt samarbeid er i mange sammenhenger blitt løftet fram som en løsning for å sikre tilstrekkelig fagkompetanse i mindre og mellomstore kommuner. Kommuneloven viser til ulike interkommunale samarbeidsmodeller (38).
Lederen for det interkommunale samarbeidet: «Vi skal betjene fem kommuner med ulike systemer … Det er ikke tvil om at det er utfordrende. Samtidig ville det vært vanskelig for kommunene å ha tjenester som barnevern og PP-tjenesten alene.»
Kommuneoverlegen mente at interkommunal organisering kan være tungvint:
«Vi kunne nok kommet tidligere i posisjon med enklere samarbeid, jeg tenker her særlig på det forebyggende arbeidet. Slik det har vært, har ansvaret vært litt pulverisert og tilbudet fragmentert.»
Kommunal- og moderniseringsdepartementet har påpekt at det kan være krevende for kommunene å ha oversikt over den samlede oppgaveløsningen og tjenesteutførelsen i et interkommunalt samarbeid (40).
Fragmentert ansvar og uoversiktlige tjenester medfører risiko for at barn og unge ikke får tilstrekkelig, helhetlig eller riktig hjelp.
Kommunikasjonsutfordringer mellom tjenestene
Plikten til å samhandle rundt pasienten skal føre til et forsvarlig og nødvendig helsetilbud. God samhandling innad i tjenesten og mellom tjenestene er en forutsetning for en felles situasjonsforståelse og dermed for et helhetlig tilbud til pasienter og brukere.
I begge avslagene fra BUP ble det vist til kommunale tjenestetilbud uten at BUP kjente til hva som allerede var forsøkt av utredninger og tiltak overfor Jonas. I den siste henvisningen hadde fastlegen skrevet at PP-tjenesten hadde utredet Jonas. Konsekvensen av avslagene fra BUP ble i realiteten at Jonas stod uten noe hjelpetilbud.
I 2019 utførte Helsedirektoratet på oppdrag fra Helse- og omsorgsdepartementet en kunnskapsbasert behovskartlegging. Den sammenfattet de utfordringene som barn og unge med sammensatte behov møter i kontakt med offentlige tjenester (41). Rapportens sammendrag viser til at hjelpeapparatet er fragmentert og til dels mangler en helhetlig forståelse. Brukeren blir ofte henvist fra den ene tjenesten til den andre. Det er brukeren selv som ender opp med å måtte ta ansvar for å koordinere ulike tjenester som ikke kommuniserer og samarbeider. Til tross for dette har brukeren liten reell påvirkningskraft.
Vår undersøkelse understreker at manglende samarbeidsrutiner kan være en pasientsikkerhetsrisiko.
Manglende informasjonskanaler
Når det gjelder Jonas, var det ikke etablert noen systematiske informasjonskanaler mellom PP-tjenesten, helsesykepleieren, ungdomskontakten og fastlegen. Tjenestene var organisert på ulike måter og forholdt seg til ulike lovverk. PP-tjenesten framholdt at de lyktes bedre i de fasene der aktørene jobbet i samtid, men aktørene jobbet sjelden parallelt og var heller ikke koordinert. Oppfølgingen var oftest sekvensiell.
Når aktørene jobber hver for seg, har uklare ansvarsforhold og mangler tydelige mål for arbeidet, blir også den samlede situasjonsforståelsen uklar. Dette utgjør en risiko for pasientsikkerheten.
Norges teknisk-naturvitenskapelige universitet (NTNU) har på oppdrag fra KS utarbeidet rapporten «Fastlegens rolle i forebyggende og helsefremmende arbeid» (42). På grunn av økt kompleksitet og større fragmentering av helsetjenesten har fastlegens oppgaver blitt flere og mer sammensatte. Koordinering og opprettholdelse av kontinuitet er blitt mer krevende.
At fastlegene ofte ikke er tilstrekkelig integrert i, eller får kjennskap til tiltakene som de øvrige kommunale helsetjenestene iverksetter, blir også påpekt av Riksrevisjonen (27). De har undersøkt myndighetenes arbeid med å sikre god henvisningspraksis fra fastlegene til spesialisthelsetjenesten i perioden 2014–2017. Riksrevisjonen viser også til at det er uklare ansvarsforhold mellom primær- og spesialisthelsetjenesten.
Det er en risiko for at barn og unge ikke får et helhetlig tilbud når fastlegen er lite integrert i det kommunale tjenestetilbudet, ikke kjenner dette tilbudet og ikke er en del av etablerte samhandlingsrutiner eller informasjonskanaler.
Forsvarlige helsetjenester forutsetter at relevante og nødvendige helseopplysninger er tilgjengelige for helsepersonell som yter helsehjelpen. Jonas møtte et hjelpeapparat som manglet elektronisk samhandling mellom tjenestene.
Taushetsplikten, og forståelsen av denne, ble pekt på som et mulig hinder for samhandling i kommunen der Jonas vokste opp. Feil forståelse, eller for streng tolkning av taushetsplikten, kan føre til at den nødvendige samhandlingen ikke finner sted, og være en utfordring for den helhetlige oppfølgingen på kommunalt nivå.
Samhandlingsutfordringer mellom kommunene og spesialisthelsetjenesten
Riksrevisjonen har påpekt at uklare ansvarsforhold mellom primær- og spesialisthelsetjenesten gjør at pasienter med behov for psykisk helsehjelp ikke får et godt nok tilbud (27). En fastlege må til enhver tid være kjent med ulike BUP-er som har forskjellige rutiner, og ansvarsfordelingen mellom kommuner og sykehus. I tillegg må de følge med på om rutinene og ansvarsfordelingen blir endret.
For aktørene, det vil si både pasientene og de ulike tjenesteyterne, kan det være krevende å ha oversikt over organiseringen, ansvarsforholdene og hvordan samhandlingen skal koordineres.
Variasjon i tilbudene kan i seg selv være en risiko for sviktende samhandling og dermed for pasientsikkerheten.
Samarbeidsavtaler og samarbeid
Målet med samhandlingsreformen (43) var å bidra til at pasienter får rett behandling på rett sted til rett tid. Som en del av samhandlingsreformen ble det inngått samarbeidsavtaler mellom helseforetak og kommuner som skal sørge for at pasienter og brukere får et mer helhetlig tilbud. Hvordan avtalene er utformet, og hvor godt de er kjent i tjenesteapparatet, varierer noe fra kommune til kommune.
Samarbeidsavtaler mellom helseforetakene og kommunene er i seg selv ikke tilstrekkelige verktøy for å sikre nødvendig samhandling. Samarbeid blir styrket når aktørene møter hverandre. Ifølge Erling Vik er vellykket samhandling avhengig av ansikt-til-ansikt-relasjoner og teamarbeid (44). I en fragmentert helsetjeneste må aktørene være seg bevisst hverandres forståelse, mål og organisatoriske forhold. Dette vil kreve et tettere samarbeid enn det som er vanlig i dag, og aktørene må stå mer sammen om å følge opp den som trenger hjelp.
De ulike samarbeidsformene som er prøvd ut i forbindelse med henvisninger til BUP, innebærer vanligvis at de ulike aktørene møtes og samarbeider om å vurdere henvisningene. Dette styrker en felles situasjonsforståelse. Vellykket samhandling krever altså at aktørene har god kunnskap om hverandre og kan tilpasse seg hverandres organisering og forutsetninger for øvrig.
Behov for tettere samarbeid
Regjeringens overordnede mål er at alle barn og unge skal oppleve et godt og inkluderende oppvekst-, leke- og læringsmiljø, og at flere gjennomfører videregående opplæring. Offentlige utredninger, tilsyn og forskning viser at de ulike velferdstjenestene i mange saker ikke samarbeider godt nok for å nå disse målene. Regjeringen har sett behov for regelverksendringer som i større grad sikrer at barn og unge får et helhetlig tjenestetilbud. I 2020 har regjeringen hatt på høring regelverket om samarbeid mellom ulike velferdstjenester og samordning av tjenester til barn og unge (45). I høringsnotatet skriver regjeringen at «den enkelte kommune må kunne vurdere hvilke roller de ulike velferdstjenestene skal ha i det forebyggende og helhetlige tjenestetilbudet til barn og unge, innenfor rammen av regelverket».
Regjeringen har også på andre områder rettet oppmerksomheten mot behovet for at kommunene og spesialisthelsetjenesten jobber sammen om pasientgrupper. Regjeringen og KS ble i 2019 enige om en avtale om 19 helsefellesskap (46). Helsefellesskapene har som mål å skape mer sammenhengende og bærekraftige helse- og omsorgstjenester til pasienter som trenger tjenester fra både spesialisthelsetjenesten og den kommunale helse- og omsorgstjenesten. Barn og unge er en av de gruppene som skal vies særlig oppmerksomhet. Foreløpig er det lite erfaring med helsefellesskapene og lite kunnskap om hvordan disse vil fungere for ungdom som trenger psykisk helsehjelp.
Myndighetene er opptatt av å få til god samhandling, og ansvarsfordelingen og arbeidsformen skal beskrives i samarbeidsavtaler. Det blir likevel ikke tydeligere standarder for tjenestene, og Ukom mener at partene må være jevnbyrdige. Det er krevende for aktørene å holde seg kjent med rekken av avtaler, innholdet i avtalene og ansvarsplasseringen.
Den gjensidige veiledningsplikten
En sentral bestemmelse i spesialisthelsetjenesteloven er spesialisthelsetjenestens veiledningsplikt overfor kommunale helse- og omsorgstjenester, jf. § 6-3. Veiledningsplikt overfor den kommunale helse- og omsorgstjenesten.
Bestemmelsen speiles i helse- og omsorgstjenesteloven (13), som sier at personellet i kommunen skal gi spesialisthelsetjenesten råd, veiledning og opplysninger om helsemessige forhold som er nødvendige for at spesialisthelsetjenesten skal kunne løse sine oppgaver i samsvar med lover og forskrifter. Disse to lovverkene legger opp til at det skal være samhandling mellom tjenesteyterne.
Spesialisthelsetjenestens veiledningsplikt skal være et sikkerhetsnett som skal bidra til å sikre rett helsehjelp, også når spesialisthelsetjenesten finner at pasienten ikke har rett til prioritert helsehjelp i spesialisthelsetjenesten. Rådet som ble gitt i spesialisthelsetjenestens tilbakemelding til fastlegen til Jonas, var begrenset til å peke på kommunens ansvar for videre utredning og behandling. Utover det inneholdt tilbakemeldingen ingen veiledning.
Kunne en individuell plan og pakkeforløp vært til hjelp?
Pakkeforløpet for psykiske lidelser hos barn og unge ble innført etter at Jonas var død. Pakkeforløpet skal starte i kommunen, hos fastlegen eller en annen henviser, men registreres og måles først når spesialisthelsetjenesten mottar henvisningen. Man har foreløpig begrenset erfaring med pakkeforløpene for barn og unge (47).
Pakkeforløpene som er innført, forutsetter at retten til nødvendig helsehjelp i BUP er oppfylt. Forløpet blir avsluttet dersom det ikke blir gitt rett til helsehjelp i spesialisthelsetjenesten (22). Pakkeforløpene er dermed i seg selv ikke noen garanti for at de som har behov for helsehjelp, får dette. Innføringen av pakkeforløp endrer i seg selv heller ikke terskelen for prioritert helsehjelp til ungdom som har det vanskelig.
Mange prøvde å finne ut hva som plaget Jonas. Man kan spørre om Jonas skulle hatt en individuell plan.
Jonas hadde ikke en individuell plan. Foruten helsesykepleiertjenesten var ikke helse- og omsorgstjenesten involvert. Mye tyder på at han etter hvert fikk behov for koordinerte tjenester, men tilstanden var uavklart.
Tilsynsmyndighetene i et brukerperspektiv
Statens helsetilsyn og Fylkesmannen
Tilsynsmyndighetene, bestående av Statens helsetilsyn og Fylkesmannen, skal blant annet ha oversikt over om tjenestene oppfyller sine plikter overfor utsatte grupper. Tilsyn skal medvirke til at befolkningens rett til nødvendige tjenester ivaretas. Tilsynsmyndighetene er derfor en del av sikkerhetsnettet rundt den enkelte brukeren.
Klager på avslag
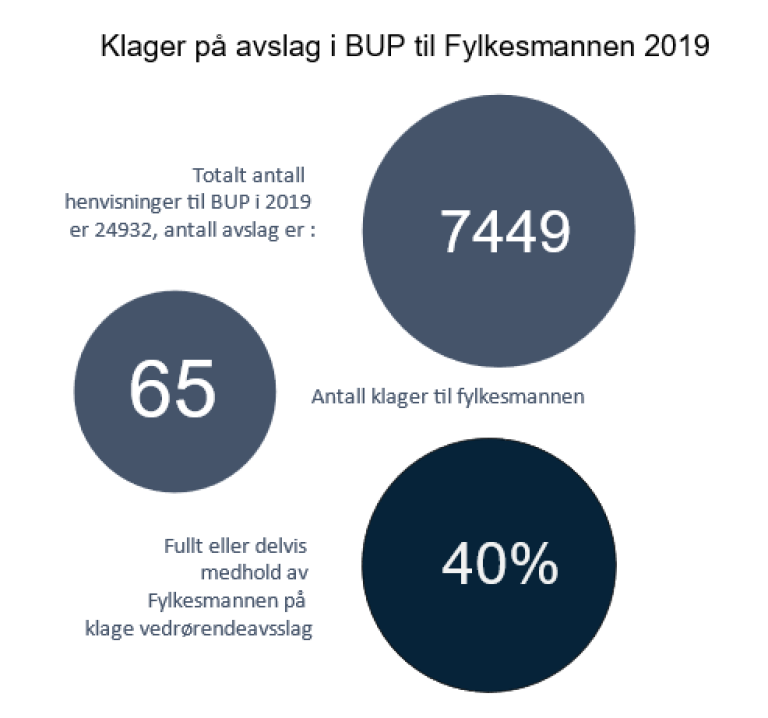
En pasient kan klage til virksomheten på avslag på rett til helsehjelp. Dersom pasienten ikke får medhold i klagen, skal virksomheten sende den videre til Fylkesmannen for endelig avgjørelse. Den aktuelle helsetjenesten vil måtte rette seg etter Fylkesmannens avgjørelse.
Fylkesmennene registrerer fortløpende klage- og tilsynssaker i fagsystemet NESTOR (48). Tall fra NESTOR viser at det bare var 65 av de 7449 som i 2019 fikk avslag på helsehjelp i BUP, som klaget til Fylkesmannen. Dette innebærer at mindre enn 1 prosent av avslagene i BUP blir vurdert av Fylkesmannen i form av en klage. Om lag 40 prosent av disse klagene gis helt eller delvis medhold av.
Ansvaret ved alvorlige uønskede hendelser – i grenseflatene
Kommunen hadde ikke varslingsplikt på det tidspunktet da Jonas døde, men de øvrige lovkravene til helsehjelp var som i dag. BUP sendte varsel om en alvorlig hendelse til Staten helsetilsyn da Jonas døde. Helsetilsynet ba Fylkesmannen om å foreta en tilsynsmessig oppfølging. Fylkesmannen gjennomførte tilsyn, men avgrenset tilsynet slik at det bare omfattet BUPs vurdering av henvisningene fra fastlegen.
Når Fylkesmannen gjennomfører tilsyn etter en alvorlig hendelse eller etter en anmodning fra Statens helsetilsyn, er det for å kontrollere om en virksomhet eller et helsepersonell har oppfylt lovkravene. Selv om tilsynet blir gjennomført i ettertid, vil tilsynets normerende funksjon, både med hensyn til forsvarlighet og forståelsen av plikter i tjenesten, gi et viktig bidrag til pasientsikkerheten. Tjenesten må rette seg etter tilsynets vurderinger i møte med neste pasient. Denne normerende funksjonen utgjør et viktig ytterste lag i sikkerhetsnettet.
Fylkesmannens tilsyn etter Jonas død
Fylkesmannen konkluderte med at det ikke forelå noen overtredelse av helselovgivningen. Vurderingen begrenset seg til spesialisthelsetjenestens rolle og deres vurdering av henvisningene opp mot prioriteringsforskriftens krav. Andre lovkrav som påhviler spesialisthelsetjenesten, som plikt til samhandling og samarbeid, ble ikke vurdert.
I Fylkesmannens vurdering ble det ikke drøftet om Jonas, med utgangspunkt i pasient- og brukerrettighetsloven (29), allerede hadde fått, eller burde ha fått, nødvendig helsehjelp i kommunen.
Fylkesmannen konkluderte med at Jonas ikke hadde rett til helsehjelp i spesialisthelsetjenesten. I vurderingen viser Fylkesmannen til prioriteringsveilederen for psykisk helsevern for barn og unge, til lovverket og til at problemene omhandlet skole og akademisk fungering. I prioriteringsveilederen heter det at skolevegring alene ikke gir rett til helsehjelp. I tillegg står det at andre forhold kan endre rettighetsstatusen. Det ser ut til at særlig ett konkret forhold ble vektlagt av Fylkesmannen, andre momenter fra henvisningen ble lite vektlagt i vurderingen.
Når tilsynsrollen utøves så avgrenset som her, kan det bidra til å opprettholde uklare ansvarsforhold og mangelfull samhandling i tjenesten.
Ansvaret for å oppfylle pasientens rett til helsehjelp er delt mellom spesialisthelsetjenesten og primærhelsetjenesten. Ettersom den tilsynsmessige vurderingen etter at Jonas døde, ble avgrenset til å vurdere kun en svært avgrenset prosess i spesialisthelsetjenesten, gir tilsynets konklusjon liten verdi i vurderingen av om Jonas fikk forsvarlig helsehjelp.
Den tilnærmingen Fylkesmannen valgte å følge etter at Jonas døde, ivaretok ikke den normerende rollen tilsynet bør forventes å ha, det vil si å se til at den samlede tjenesten er forsvarlig og ivaretar pasientens rettigheter.
